Você apresenta alteração da coloração dos dedos das mãos durante o frio? Você pode ter fenômeno de Raynaud. Neste post explicamos o que é o Fenômeno de Raynaud, quais seus sintomas, causas e como é o tratamento. Não deixe de ler!
O que é fenômeno de Raynaud?
O fenômeno de Raynaud (FR) é uma resposta vascular exagerada ao frio ou ao estresse, caracterizada pela alteração da coloração de determinada parte do corpo. Apesar de ocorrer mais frequentemente nos dedos das mãos e pés, também pode ocorrer nos lábios, nariz, lobos das orelhas e mamilos.
Este fenômeno caracteriza-se por espasmos episódicos, chamados de vasosespasmos, que fazem com que os pequenos vasos das mãos e pés se contraiam (fechem ou apertem). Geralmente ocorre em resposta a uma temperatura extrema (fria) ou estresse físico (por exemplo, determinadas atividades ou trabalhos). Esse espasmo leva a uma redução da circulação dos dedos, levando a alteração de sua cor. Esta alteração da cor tipicamente manifesta-se em três fases: a palidez (dedos brancos), cianose (dedos azuis) e hiperemia (dedos vermelhos).

O FR é pode ser dividido em primário ou secundário. É primário quando ocorre isoladamente e secundário quando está associado a alguma doença ou condição.
Fenômeno de Raynaud Primário
Também chamado de doença de Raynaud, o fenômeno de Raynaud primário é o mais comum e causa sintomas mais leves. Uma pessoa que tem o diagnóstico de Raynaud primário não apresenta outro problema médico que seja responsável pelos sintomas. Além disso, a maioria dos casos de fenômeno de Raynaud primário (cerca de 75%) ocorrem em mulheres entre 15 e 40 anos.
Fenômeno de Raynaud Secundário
Menos comum que a forma primária, o fenômeno de Raynaud secundário, entretanto, costuma ter um comprometimento mais grave. É causado por uma doença ou condição subjacente. É bastante comum em pessoas com doenças do tecido conjuntivo. Algumas dessas doenças diminuem a circulação sanguínea para os dedos das mãos e dos pés, fazendo com que as paredes dos vasos sanguíneos fiquem mais grossas.. Por conseguinte, faz com que os vasos se contraiam com maior facilidade. O fenômeno de Raynaud acontece em cerca de um terço dos pacientes com lúpus eritematoso sistêmico (lúpus) e em aproximadamente 85 a 95 por cento dos pacientes com esclerose sistêmica. Além disso, pode ocorrer também em quem têm outras doenças do tecido conjuntivo, como síndrome de Sjögren, dermatomiosite e polimiosite.
Em quem ocorre o fenômeno de Raynaud?
A prevalência do FR varia entre 5 a 17% dependendo da população estudada. O FR primário ocorre mais frequentemente em mulheres do que em homens, não tem predileção por raça, a idade de maior acometimento é entre 20 e 30 anos e geralmente existe história na família. Já o FR secundário apresenta sua epidemiologia de acordo com a doença de base.
Quais as causas do fenômeno de Raynaud?
A causa específica do FR primário continua desconhecida. Mas sabe-se que é decorrente da exposição ao frio ou estresse emocional.
Em condições normais, quando uma pessoa entra em contato com frio, a resposta de seu corpo é diminuir a perda de calor. Portanto, o corpo faz com que os vasos sanguíneos, que controlam a circulação sanguínea da superfície da pele, movam o sangue das artérias superficiais para as veias mais profundas do corpo.
No entanto, para quem tem FR, essa resposta normal do corpo é intensificada pelas contrações dos pequenos vasos sanguíneos que fornecem sangue aos dedos das mãos e dos pés. Isso faz com que as artérias dos dedos das mãos e dos pés se contraiam intensamente. O resultado é uma grande diminuição do fluxo de sangue para as áreas do corpo afetadas, causando a alteração da cor da pele.
Já as causas para o FR secundário podem ser divididas em diversas categorias como:
Ocupacional:
Uso de ferramentes vibratórias como martelos pneumáticos e lixadeiras, exposição ao policloreto de vinila
Desordens autoimunes:
Esclerose sistêmica, LES, doença mista do tecido conjuntivo (DMTC), artrite reumatoide, síndrome de Sjogren, polimiosite e dermatomiosite
Infecciosa:
Hepatite B, hepatite C, infecção pelo micoplasma
Hematológica:
Hemoglobinúria paroxística noturna, policitemia
Neoplásica:
Linfoma, leucemia, mieloma múltiplo, adenocarcinoma de pulmão
Endocrinológica/Metabólica:
Acromegalia, diabetes mellitus, feocromocitoma, doenças da tireóide
Medicamentos:
Contraceptivos orais, bromocriptina, ciclosporina e alguns antineoplásicos
Outros:
Apesar do fenômeno de Raynaud secundário estar relacionado com diversas doenças autoimunes, a associação mais comum é com a esclerose sistêmica (90% dos pacientes) e doença mista do tecido conjuntivo (85% dos pacientes).
Quais os sintomas do fenômeno de Raynaud?
O fenômeno de Raynaud ocorre mais frequentemente nas mãos, mas os ataques podem acometer os dedos dos pés e outras partes do corpo. O episódio típico é caracterizado pelo início súbito de dedos frios em associação com alteração da cor bem demarcada, sendo inicialmente a fase de palidez a primeira a ocorrer, seguida pela cianose (coloração azulada dos dedos). Estas duas primeiras fases são decorrentes da diminuição da perfusão (circulação sanguínea ) dos dedos. Posteriormente ocorre fase da hiperemia (dedos vermelhos) em que há a volta da circulação dos dedos. As três fases ocorrem em 2/3 dos pacientes, mas formas incompletas também podem acontecer (apenas duas cores).
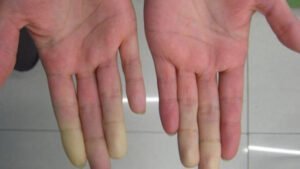
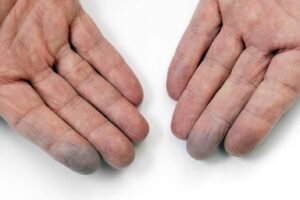
Os sintomas de formigamento, amortecimento, agulhadas e dor são frequentes e decorrentes da redução do fluxo sanguíneo no local acometido.
Como é feito o diagnóstico do fenômeno de Raynaud?
O diagnóstico do fenômeno de Raynaud baseia-se essencialmente na história clínica e nos achados do exame físico. Os exames complementares devem ser solicitados àqueles pacientes em que haja a possibilidade de apresentar uma doença como causa do FR.
Exames laboratoriais específicos para as doenças descritas acimas devem ser coletados na suspeita diagnóstica. NA suspeita de doenças autoimunes deve ser solicitados hemograma, prova de atividade inflamatória, FAN, fator reumatoide, complemento, parcial de urina e outros.
A capilaroscopia periungueal é um exame que fornece bastante dados, principalmente para doenças autoimunes reumatológicas como a esclerose sistêmica. O exame é normal no FR primário.
E afinal, o que é o exame de capilaroscopia periungueal?
A capilaroscopia periungueal (saiba mais aqui) é um exame em que médico coloca uma gota de óleo na na pele da base da unha. O médico então examinará esta região (periungueal) através de um microscópio ou um oftalmoscópio de mão para procurar anormalidades dos capilares (pequenos vasos). Se esses capilares estiverem aumentados ou anormais, isso pode indicar que o paciente tem uma doença do tecido conjuntivo (por exemplo, lúpus, esclerose sistêmica, polimiosite. etc).
Quando suspeitar de fenômeno de Raynaud secundário?
Algumas pistas clínicas sugerem a presença de FR secundário:
- Início tardio (> 40 anos)
- Ataques assimétricos
- Sintomas prolongados e persistentes
- Presença de úlceras ou cicatrizes
- Presença de sintomas sistêmicos
- Exames laboratoriais alterados
- Alteração na capilaroscopia
Qual o tratamento do fenômeno de Raynaud?
O tratamento se baseia em medidas não medicamentosas e medicamentosas.
Tratamento sem medicamento
Lembre-se que o episódio de Raynaud nunca deve ser ignorado. Ao realizar as medidas adequadas e de forma rápida, a duração e a gravidade do ataque geralmente diminuem. A primeira e mais importante ação é aquecer as mãos e os pés. Por isso, mantenha sempre o corpo aquecido com as extremidades protegidas do frio (mãos, pés, orelhas e pescoço) e evite exposição a lugares frios. Mergulhar as mãos e pés em uma bacia de agua morna ou quente também ajudará. No caso de estresse, aprender técnicas de relaxamento, com certeza ajudará a reduzir o tempo e gravidade de um ataque.
– Mantenha-se aquecido
Além de manter aquecidos mãos e pés, saiba que é muito importante também evitar o resfriamento de qualquer parte do corpo. Por isso, preste sempre atenção à maneira como você se veste. Recomenda-se o uso de meias grossas, luvas ou minetes, chapéus ou toucas e xales ou cachecóis . Lembre-se também que grande quantidade de calor corporal se perde através do couro cabeludo e região cervical, por isso, é importante proteger essas regiões.
– Mantenha os pés e as mãos secos e quentes
O uso de bolsas térmicas ou luvas e pantufas térmicas podem fornecer proteção adicional durante longos períodos de frio. Outras sugestões incluem:
- Evite colocar as mãos em água fria
- Evite tocar em metais frios
- Evite quartos com ar condicionado ou locais muito frios como áreas de congelados em mercados
– Pratique bons cuidados com a pele
Aplique hidratante ou creme nas mãos, especialmente depois de lavar as mãos para evitar ressecamento e rachaduras
– Pare de fumar
A nicotina faz com que a temperatura da pele caia, o que pode levar a um crise de vasoespasmo.
– Cuidado com alguns medicamentos
Evite medicamentos como descongestionantes nasais, anfetamina, ergotamina, clonidina, entre outros, pois podem desencadear crises.
Tratamento com medicamento
O tratamento medicamentoso vai depender da gravidade do FR e da causa da doença de base, quando esta existir. Os bloqueadores do canal de cálcio (por exemplo, nifedipina, anlodipina e diltiazen) são a classe de medicamentos mais amplamente utilizada. Outros medicamentos que já foram estudados e são empregados no tratamento do FR são a nitroglicerina tópica, análogos da prostaglandina (iloprost), inibidor seletivo da receptação de serotonina (ex. fluoxetina), inibidores da fosfodiesterase (sildenafil, tadalafil), antagonistas da angiotensina II (ex. losartana).
Todas as informações acima não substituem a consulta médica com um especialista.
A Loyola e Avellar possui profissionais capacitados e tem como objetivo cuidar da saúde e bem-estar de seus pacientes. Por isso, agende sua consulta agora mesmo: 41.3076-3054 ou whatsapp
Dr. Marcelo de Loyola e Silva Avellar Fonseca – Reumatologista
Se você achou este post útil, compartilhe em suas redes sociais para que mais pessoas possam conhecer sobre o fenômeno de Raynaud. Sua ação pode ajudar e informar outras pessoas interessadas nesse tema!

